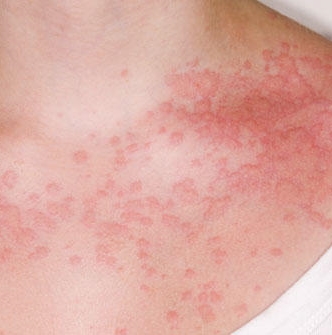
Még mindig sok a félreértés az allergiákkal kapcsolatban
Az Amerikai Allergia, Asztma és Immunológia Kollégium (ACAAI) közleménye szerint a belgyógyászok és gyermekorvosok tudása nem naprakész az allergiás betegek ellátásával kapcsolatban. A kérdőíves felmérés során például csak 50 százalékuk tudta, hogy súlyos allergiás reakció esetén mi a teendő. Az eredmények kapcsán a szakmai szervezet a szakszerű ellátás, allergológussal történő konzultáció fontosságát hangsúlyozza.
Az ACAAI előző évi tudományos ülésén ismertetett eredmények szerint az allergiához kapcsolódó tévhitek nem évülnek el a köztudatban, és az orvosok közt is sok a félreértés egy-egy kérdésben. A megkérdezett, összesen 409 belgyógyász és gyermekorvos között elvégzett kérdőíves felmérésben a résztvevőknek olyan szituációkra kellett választ adniuk, amelyek bármikor előfordulhatnak a rendeléseken.
Ön tudja, mit tegyen anafilaxia esetén?
Az első, 50 százalékos eredménnyel zárult kérdést a következő megfogalmazásban olvashatjuk az ACAAI honlapján: Mi a legelső kezelési mód egy olyan páciens esetében, akinél egy ismert ételallergén elfogyasztása után hányás és csalánkiütés jelentkezik? A megkérdezettek fele adott helyes választ: a betegnek epinefrin injekciót kell kapnia.
Dr. Hidvégi Edit gasztroenterológus, a Budai Allergiaközpont orvosa kiegészítésként elmondta, hogy az ételallergiák valóban nagyon súlyos allergiás reakciót is okozhatnak. „Az anafilaxiás sokk életveszélyes állapot, ilyen esetben epinefrin injekcióra van szükség. Ha a betegnél a következő tüneteket észleljük: az arc kipirosodása, testszerte csalánkiütés, torokduzzanat, nehézlégzés, fulladás, vagy szédülés, verejtékezés, hányás - hívjunk mentőt, mert csak szakember képes megfelelően ellátni a beteget. Ne adjunk kalcium injekciót, mert azzal rontunk az állapotán!” Elsődleges tehát, hogy az állapotát stabilizáljuk, de a későbbiekben mindenképp ajánlott allergiatesztet végeztetni. A diagnosztizált betegnek az orvos írja fel az epinefrin injekciót, így a későbbiekben az ilyen súlyos reakció megelőzhető.
Kaphat-e influenza ellen oltást, ha tojásallergiás?
A belgyógyászok 85 százaléka szerint nem, ők tévedtek. Az influenza elleni oltóanyagok előállítása csirkeembriókban történik, így alkalmazásukat a tojásra allergiás betegek óvatossági okokból többnyire kerülik. Számukra az oltás előtt javasolt allergológus szakorvossal egyeztetni, így mérlegelhető az oltással járó előny és kockázat egyaránt. Az allergológus a már diagnosztizált és a tojásallergia gyanús betegeknél is alkaros bőrteszt vizsgálat segítségével győződhet meg a vakcina biztonságos alkalmazhatóságáról. A bőrpróba során ugyanis lehetőség nyílik mind a tojás, mind pedig az oltóanyaggal szemben jelentkező allergiás reakció igazolására. Ha a vizsgálat eredménye negatív, akkor a páciens a vakcina teljes dózisát biztonsággal megkaphatja.
A pozitív eredmény sem kizáró ok, az ilyen esetekben érvényes szakmai protokoll az Amerikai Allergia, Asztma és Immunológiai Akadémia (American College of Allergy, Asthma and Immunology) határozata alapján történik. Az eljárás minden esetben nagy odafigyelést és felkészültséget igényel. Tojás allergia esetén kisebb dózisokban, 15 perces időközönként ismételve, öt fázisban kaphatja meg a beteg az oltást. Az oltóanyag beadását 30 perces megfigyelési idő követi.
A gyerekekre tényleg az eper a legveszélyesebb?
A gyermekorvosok körében is sok a félreértés, például a gyermekkori táplálékallergiákkal kapcsolatban. Mindössze 27 százalékuk nevezte meg helyesen a leggyakoribb táplálékallergéneket, a többség az epret és a mesterséges ételszínezékeket jelölte meg. A leggyakoribb allergének ugyan életkoronként mutatnak némi eltérést, de gyermekeknél az ételallergiás tünetek 90 százalékát egyértelműen a tej, tojás, szója, és a mogyoró okozza – mondja dr. Hidvégi Edit. Az allergia kivizsgálásával kapcsolatban is eltérő eredmények születtek, a válaszadók többsége gondolta úgy, hogy az alkaros bőrteszt nem megfelelő a 3 éven aluli gyermekek vizsgálatára. A valóságban azonban kisebb gyermekeknél – akár fél éves kortól is - elvégezhető, amennyiben a gyermek együttműködő. Kisebbeknél vérvétellel vizsgálható az allergén.
Az ACAAI orvosai az érintettek számára azt javasolják, hogy allergiás tünetekkel allergológus szakorvoshoz forduljanak, aki rendelkezik azzal a plusz tudással, naprakész információkkal, amivel felkészülten képes ellátni a betegek panaszait.